「AIが検査室にも入ってくるらしい」「でも、何ができるのかよく分からない」
そんな声を、同僚からも、自分自身からも聞くようになりました。
私は病院で微生物検査を担当している臨床検査技師です。数年前、周りの同僚が転職・退職していくのを目の当たりにして、「このままではまずい」と危機感を覚えたのがAIを学び始めたきっかけでした。半年間、毎朝仕事前に勉強を続けてE資格を取得しました。正直に言うと、まだ業務でAIを本格的に使った経験はありません。でも、学んだからこそ見えてきたことがあります。
それは、AIは「仕事を奪うもの」ではなく「判断を助ける道具」だということ。そして、その道具の使い方を知っているかどうかで、今後の検査技師としての立ち位置が変わるということです。
この記事では、AIの全体像を「検査技師が知っておくべき範囲」に絞って整理します。専門用語はできるだけ使わず、検査室の業務に置き換えながら説明していきます。
臨床検査技師がAIを学ぶべき理由
「別に自分で開発するわけじゃないし、学ぶ必要あるの?」と思うかもしれません。
でも考えてみてください。今の検査室でも、自動分析装置の原理を知らずに使っている技師と、仕組みを理解した上で使っている技師では、トラブル対応のスピードも精度も違いますよね。
AIも同じです。今後、AI搭載の検査機器や画像解析ツールが現場に入ってきたとき、「何ができて何ができないか」を理解している技師は、導入の判断や運用設計に関われます。理解していない技師は、ただ機械に使われる側になります。
AIを学ぶ目的は、開発者になることではありません。AIの得意・不得意を知り、「ここは任せる、ここは人が判断する」という線引きができるようになることです。

AIって結局なに?検査技師向けに整理
AIという大きな枠の中に「機械学習」があり、その中に「ディープラーニング」があります。入れ子構造だと思ってください。
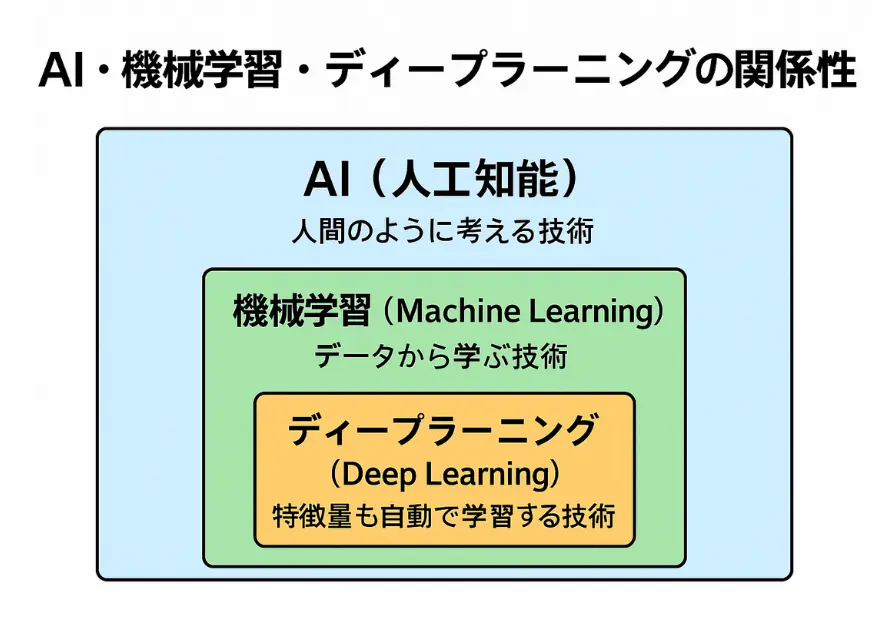
難しく聞こえますが、やっていることはシンプルです。
- 過去のデータで練習する(学習)
- 初めて見るデータで答えを出す(推論)
- うまくいったか確認して直す(評価・改善)
これ、私たちが日常的にやっている精度管理(QC)とほぼ同じ流れです。管理試料を測定して、基準から外れていたら原因を調べて調整する。AIも同じように、データを食べて、結果を出して、合っているか検証して改善する。
「AIの学習」と聞くと別世界の話に感じますが、QCのサイクルを回した経験がある検査技師なら、考え方の土台はすでにあります。

検査室でAIが使える場面と使えない場面
ここが一番気になるところだと思います。検査室の業務を「AIに任せやすいこと」と「人がやるべきこと」に分けて整理します。

AIに任せやすいこと
大量のデータから「これ、ちょっと怪しいですよ」と候補を出すのが得意です。具体的には、血液像や塗抹画像の一次スクリーニング、検体検査の自動バリデーション(前回値との矛盾チェック)、QCデータの微妙なシフトやドリフトの早期検知、コロニーの自動カウントやサイズ測定、報告書の定型文の下書き作成などが挙げられます。
共通しているのは「パターンの照合」と「大量処理」です。人が疲れる部分、ばらつきが出やすい部分をAIが肩代わりしてくれるイメージです。
人がやるべきこと
一方で、AIは「なぜそうなったか」を説明できません。出力はあくまで「〜の可能性が高い」という予測であり、原因の断定はできません。
最終判断と報告の責任、想定外の結果が出たときの原因追求、患者背景を踏まえた総合的な解釈、そしてAIの出力が妥当かどうかの検証。これらは人にしかできない領域です。
私が微生物検査をやっていて感じるのは、グラム染色のAI支援は便利になるだろうけど、「この患者さんの臨床背景を考えると、この菌が出ているのは本当にコンタミではないか?」という判断は、現場の技師にしかできないということです。
AIの出力をスタート地点にして、人が確認・判断・報告する。この役割分担が基本です。

AIを使うときに知っておくべき3つの注意点
AIを導入すれば必ず精度が上がる、というわけではありません。検査技師として押さえておきたい注意点が3つあります。
「精度が高い」の中身を確認する
AIの精度は「何の精度か」で意味がまったく変わります。見逃しの少なさなのか、誤判定の少なさなのか。検査試薬のカットオフ値を決めるときと同じ考え方です。「精度98%」という数字だけ見て判断せず、何を測っている数字なのかを確認する癖をつけてください。
AIも定期的な「精度管理」が必要
試薬ロットが変わったらQCをやり直しますよね。AIも同じです。季節や装置の更新、患者層の変化によって、AIの当たり方は静かに下がることがあります。導入したら終わりではなく、定期的に検証して必要なら再調整する。検査技師が普段やっていることと同じサイクルです。
「AIが決めた」は通用しない
AIが出した提案を採用するかどうかを決めるのは人です。もし誤った結果が出たとき、「AIがそう言ったので」では説明責任を果たせません。
AIの提案理由と、人が最終判断した根拠を記録に残す。この仕組みをあらかじめ作っておくことが大切です。
まず何から始めればいい?私がやった学習ステップ
「学んだ方がいいのは分かったけど、何から手をつければ…」という方へ。私自身の経験をもとに、現実的なステップをお伝えします。
ステップ1:G検定でAIの全体像をつかむ
最初の一歩としておすすめなのがJDLAのG検定です。プログラミングも数学も不要で、AIの基礎知識を体系的に学べます。まさにこの記事で書いたような「AIの全体像」を、試験勉強を通じて自然と身につけられます。
ステップ2:Pythonで実際にデータを触ってみる
G検定で全体像が掴めたら、Pythonというプログラミング言語に触れてみてください。Google Colaboratoryを使えば、ブラウザだけで無料で始められます。検査データの集計やグラフ作成をPythonでやってみると、「これ、仕事にも使えるな」と実感できます。
ステップ3:体系的に学ぶならスクールを活用する
私は最初独学で進めましたが、一人で学び続けるのは正直つらかったです。分からないことを聞ける人がいない、自分の進め方が合っているか不安。家族や友人には「AIの勉強をしている」と伝えていましたが、反応は正直薄かったです。周囲に理解されにくい中、孤独にモチベーションを保つのが一番の壁でした。
実際、内容が難しすぎて挫折したこともあります。「自分には無理かも」と思いかけましたが、そこからキカガクのAI人材育成長期コースに切り替えて、体系的に学び直しました。カリキュラムに沿って進められること、つまずいたときに質問できる環境があること。独学で行き詰まった経験があるからこそ、スクールの価値を実感しました。教育訓練給付金の対象なので、条件を満たせば受講料の負担もかなり抑えられます。

まとめ
AIは、検査室の「疲れない補助目」になってくれる道具です。大量のデータから怪しいところを拾い上げ、ばらつきを抑え、人が判断に集中できる環境を作ってくれます。
ただし、最終判断は必ず人がする。この原則は変わりません。
大切なのは、AIを恐れることでも、万能だと信じることでもなく、「ここは任せる、ここは自分で判断する」という線引きができるようになることです。
まずはG検定のテキストを手に取るところから始めてみてください。AIの全体像が見えるだけで、検査室で飛び交う「AI」という言葉への向き合い方が変わるはずです。

