臨床検査技師の仕事は、この先AIに取って代わられてしまうのでは?
そんな不安をお持ちの方も多いのではないでしょうか。
実際、検査機器の高度化やAI技術の導入が進み、臨床検査技師の役割は変化しつつあります。
AIの知識を身につけることで、むしろこれからの医療現場で求められる新たな価値を提供できるのです。

私は臨床検査技師として働きながら、一般社団法人ディープラーニング協会のE資格を取得し、AI分野にも深く携わっています。
この記事では、AI時代における臨床検査技師の役割や、AI導入がもたらす変化についてわかりやすく解説します。
検査業務の自動化や効率化、さらには最新技術を使いこなすことで、臨床検査技師の専門性はどう変わるのか。
そのヒントをぜひ見つけてください。
今こそAIの学習を始め、進化する医療現場で必要とされるスキルを手に入れましょう。


- 人工知能(AI)
-
人間のように学習や推論を行うコンピューター技術の総称。
- 構造化データ
-
Excelなどの表形式に整理されているような、一定の型で管理されているデータ。
- 非構造化データ
-
文章や画像、音声など、決まった型に当てはまらず自由な形をしているデータ。
- モデル
-
AIが予測や分析を行うための「設計図」のようなもの。
- アルゴリズム
-
問題を解決するための手順やルールの集合。
- 機械学習(ML)
-
コンピューターがデータをもとにパターンを学び、予測・分類などを自動化する技術。
- ニューラルネットワーク
-
人間の脳神経回路をまねた仕組みで、複雑な入力データから特徴を学習するための構造。
- ディープラーニング(DL)
-
ニューラルネットワークを多層に重ねて、より高度な分析や認識を可能にする機械学習の手法。
AIで実現できること
AI(人工知能)とは、人間が持つ知能をシミュレートするようにプログラムされた機械技術のことです。
ディープラーニングは、構造化データだけでなく、血液学・細胞学・組織病理学といった非構造化データも解析対象とできるため、医療分野で大きな期待を集めています。
実際にディープラーニングモデルを用いたがんや臓器障害のスクリーニング、悪性疾患の診断、治療の予後予測などが進んでおり、腎臓病、肝臓病、甲状腺機能検査、急性心筋梗塞の発症リスク予測にも応用が検討されています。



従来の手法では見落とされがちな病変や兆候を早期に察知でき、より正確な診断や治療方針の決定をサポートする体制が整いつつあります。
AIに置き換わるまでに時間はかかる
オックスフォード大学の調査では、「臨床検査技師の仕事は将来的に90%の確率で自動化される可能性がある」と報告されています。
しかし、実際にAIに置き換えるためには多くの課題があり、すぐに臨床検査技師の仕事が完全に代替されることはありません。
たとえば、問題として以下のようなものが挙げられます。
- AIシステムの仕組みに対する十分な理解の欠如
- 性能を評価するための「ゴールドスタンダード」が未整備
- AIに入力されたデータの品質とその解釈可能性に疑問
- テクノロジーへの過度の依存
- プライバシーの問題



こうした課題がAIに対する不信感を招き、AIを特別に認証する制度づくりや実用化の遅れにもつながっているのです。
臨床検査はすでにAI導入されている
臨床検査におけるAI活用はまだこれからの未来の話、と感じている人も少なくありませんが、実はすでに多くの業務でAIやその関連技術が導入されています。
ここで言う「AI」とは、いわゆるディープラーニングのような高度な学習システムだけでなく、アルゴリズムや機器の自動制御、エラー検出など、広い意味での“自動化技術と知的制御”も含まれます。
たとえば、臨床検査室で使われている自動分析装置は、多数の検体を正確に扱うために、センサーや機器制御ソフトウェア、プログラムされたアルゴリズムによって検査工程を管理しています。
これにより、試薬の分注から測定までがシームレスに行われ、人の手を介する必要が最低限で済むようになっています。
さらに、検査結果の異常値をエラー検出システムが瞬時に判断してフラグを立てる仕組みも、広義のAI技術の一端です。
こうした自動化や異常検出の仕組みは、検査の効率化と精度向上に大きく寄与しています。
実際のところ、臨床検査室の多くの作業は既にAI的なロジックや自動化技術によって統合されており、医療現場では当たり前のインフラとなっています。



高度なAI技術が加わることで、画像解析やバイオマーカー発見など、さらに幅広い分野で臨床検査の質が高められると期待されています。
AI導入がもたらすメリット
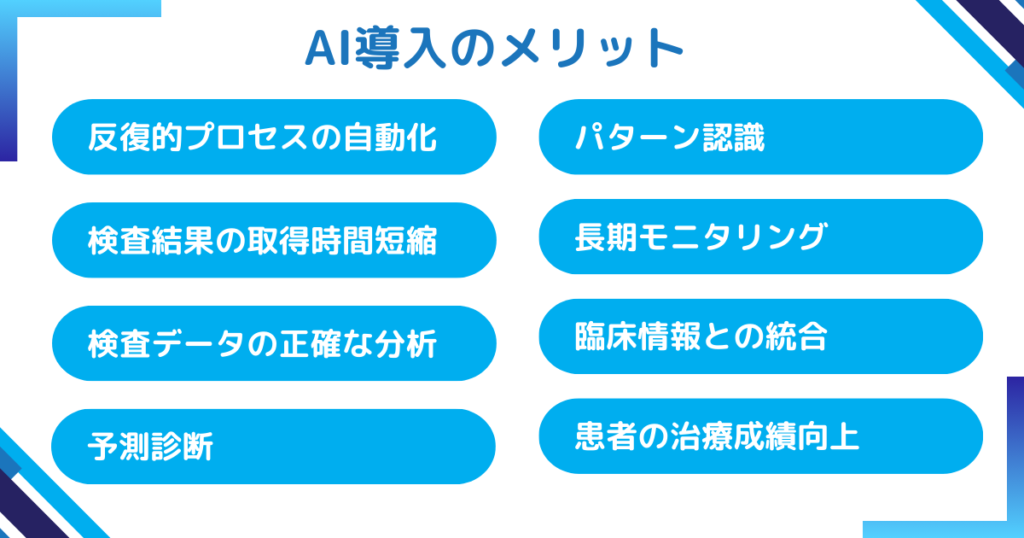

反復的プロセスの自動化
試薬の分注や検体のスクリーニングなど、同じ手順を何度も繰り返す作業をAIに任せることで、ヒューマンエラーを減らしながら作業効率を飛躍的に向上させることができます。
検査結果の取得時間短縮
従来は手作業や人為的な確認が必要だった工程を自動化することで、検査から結果報告までのリードタイムを短縮し、迅速な臨床判断を支援します。
大量かつ複雑な検査データの正確な分析
AIはビッグデータの解析を得意とするため、多様な検査結果や患者情報を一度に統合・分析し、異常パターンの発見やリスク予測を高精度で行うことが期待されます。
リアルタイムモニタリングと予測診断
患者のバイタルサインや検査データを常時モニタリングし、AIが異常の兆候をいち早くキャッチ。
早期治療につなげることで、重症化を防ぐ可能性が高まります。
早期疾患発見につながるパターン認識
AIは症状が表れる前からデータの傾向を捉え、病気の進行を予測することができます。
とくにがんや生活習慣病など、早期発見が重要な疾患で有用です。
重要なバイオマーカーの長期モニタリング
検査データの推移をAIが解析し、疾患の予後や治療効果を示すバイオマーカーを継続的に監視。
臨床現場での意思決定をサポートしやすくなります。
臨床情報と検査データの統合
電子カルテ(HIS)や検査情報システム(LIS)などから取得した情報をAIが総合的に解析し、診断や治療方針の決定に役立てられるよう支援します。
患者の治療成績向上
AIによって検査の精度とスピードが上がることで、治療計画をより適切なタイミングで組めるようになり、最終的には患者のQOLや治療成績の向上につながります。
AI活用における主な課題
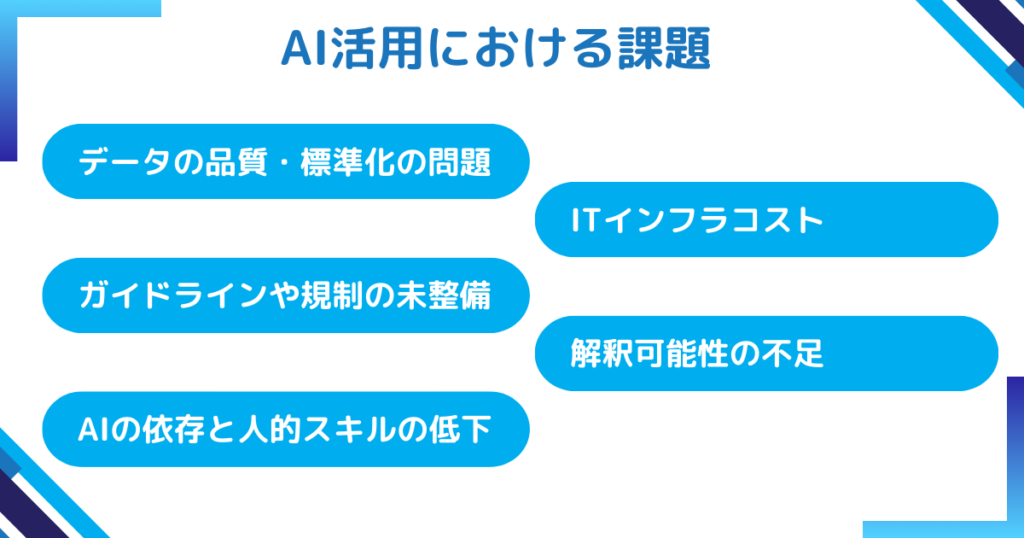

データの品質・標準化の問題
検査情報システム(LIS)に誤ったデータが保存されていたり、欠落している場合、AIの解析結果に影響が出ます。
入力データの規格や標準化が不十分だと、精度に疑問が生じる可能性があります。
ガイドラインや規制の未整備
デジタル化された検査データをAIで解析する場合、まだ確立されたガイドラインや承認制度が十分に整っていないことが課題です。
適切な評価基準・認証プロセスの整備が求められます。
AIへの過度な依存と人的スキルの低下
AIが高精度であるほど、人間が判断を放棄してしまうリスクがあります。
結果として、臨床検査技師の知識や技量が衰える可能性があり、最終確認や緊急時の対応力が低下する懸念があります。
技術改善の必要性とITインフラコスト
AIシステムを運用するには、最新のハードウェアやソフトウェアへの投資、LISやHISとの連携構築などの大がかりなITインフラ整備が必要です。予算や人材の確保が難しい現場では導入が進みにくいのが実情です。
解釈可能性(Explainability)の不足
AIの中でもとくにディープラーニングなどのモデルはブラックボックス化しやすく、どのようにしてその判断が下されたかが分かりにくいという問題があります。
結果の根拠を説明できなければ、医療現場での信頼性の確保が難しくなります。
AI導入によって臨床検査技師の仕事はどう変わる?
高度なAI技術は、検査前・検査・検査後のすべての段階に適用可能であり、大きな業務効率化が期待されています。
以下では、臨床検査技師の視点からそれぞれのプロセスでどういったメリットがあるのか、具体的な例とともにまとめてみました。
検査前プロセス
| ポイント | 内容 |
|---|---|
| ミスの削減 | ルーチンタスクや継続モニタリングが自動化され、人的ミスを軽減します。 バーコード読み取りによるサンプル識別の徹底。 |
| 効率とスピードの向上 | より多くのサンプルを短時間で処理可能にする。 AIが自動で仕分け・判定を行うため、検体〜検査準備までがスムーズに。 |
| リソースの最適な利用 | 人員配置設備やその稼働率を最適化、コスト削減につなげます。 必要な資材をAIが予測・管理し、在庫切れや無駄な在庫過多を防ぎます。 |
- オーダーの自動化
- 患者サンプルの識別(バーコード不良やラベルの誤貼付を検知)
- 患者の血清/血漿中のHIL指標測定(溶血・黄疸・乳び等の判定)
- 血液サンプル中の血栓の自動検出
- 測定されたコントロール・サンプルの信頼性(精度・正確さ)の確認
- 小児や成人、男性・女性など集団別の基準間隔の自動設定
検査前の段階で自動化が進むことで、ヒューマンエラーの減少や工程管理の効率化が期待されます。
これにより、検査技師はイレギュラー対応や品質管理など、より付加価値の高い業務に時間を割くことが可能になります。
検査プロセス
| ポイント | 内容 |
|---|---|
| 複雑なデータの解析 | AIが大規模な検査データからパターン異常を検出。 手作業では頻繁な不安定な変化を捉えやすい。 |
| パターン認識 | バイオマーカーの変動や疾患特有のサインを見つけ出す。 生活習慣病やがんなどの早期スクリーニングを精度高く実施。 |
| 個別患者への適応 | 個人の経時的なバイオマーカー推移をAIが管理し、異常を予測。 小児・成人・性別など、特定の基準範囲から逸脱した結果を自動で区分付け。 |
- 複数のバイオマーカーを同時に記憶・処理
- 患者単位でのバイオマーカーの縦断的モニタリング
- 血球形態の高度AI分類(血球カウンターで未熟細胞をマーキング)
- 血デジタル画像の自動分析(過去データとの画像比較)
- フローサイトメトリーの自動解析
- 染色体異常の分類や特定分子の分類
これまで経験や勘に頼っていた部分をAIが補完することで、検査技師は最終的な判断や例外対応、臨床医への提案に集中できます。
高度なAIのアウトプットを理解し、解釈するスキルが求められる点が大きな変化と言えるでしょう。
検査後プロセス
| ポイント | 内容 |
|---|---|
| 精度の向上 | 結果の検証や報告におけるヒューマンエラーのリスクをAIが軽減する。 医師が正確なデータを得られることで、診断精度も向上。 |
| 処理時間の短縮 | 時間を争う場面で、検査結果のレポートが迅速化。 患者への通知をスピードアップし、治療開始が早くまる。 |
| 意思決定サポートの向上 | AIの提案・アラートにより、医師がより考えた治療方針を立てやすい。 臨床検査技師も解釈や追加検査の提案などに関与することが可能。 |
| 個別化されたケアへの対応 | 患者ごとにオーダーメイドのアドバイスを実施。 AIが監視し、再発リスクや病状の進行を早期に予測。 |
- 生化学検査や免疫学的検査の解釈支援
- 膨大な過去データを活用した個別化(パーソナライズド)診断レポートの作成
- バイオマーカーの長期モニタリングと疾患発症リスク予測
- AIが生成する患者ごとの治療推奨プラン/フォローアップ時期の提案
検査結果の最終的な妥当性の判断や、レポート内容を臨床医と相談して活用方針を決めるなど、医療チームの一員としての役割がさらに強化されます。
AIを活かした情報提供や解釈補助が求められ、エビデンスをもとにしたコミュニケーション能力が重要になります。
AIで変わる検査業務と臨床検査技師の新たな役割
AI導入によって、臨床検査技師は「単純作業やチェック業務」から解放され、「高度な判断・例外対応・臨床への情報提供」に注力できるようになります。
そのためには、AIの仕組みや出力結果を正しく理解し、医療チームと連携して最適な検査・治療をサポートするスキルが不可欠です。
検査前: 自動化と最適化により、受付や準備工程のスピードと正確性が向上
検査中: 複雑なデータ解析やパターン認識をAIが担い、異常検出や早期診断を支援
検査後: AIが生成したレポートを基に、臨床検査技師が医師と協力して患者の治療方針やフォローアップ計画を策定
AIは“人を置き換える”技術ではなく、“人をサポートする”技術として、より付加価値の高い医療を実現するツールとなっていくでしょう。



臨床検査技師としても、AIを使いこなし、得られる結果を正確に解釈・活用できる専門性が今後ますます求められるようになります。
まとめ
AI導入によって臨床検査技師の業務がどのように変わるのかをご紹介しました。
高度なAIアルゴリズムを日常的な検査業務に取り入れる際には、その妥当性の検証や標準化に加え、倫理的・法的観点からの適切な規制が必要です。
一方で、AIの可能性を考える臨床検査技師は、AI技術やアルゴリズム開発の基本を押さえておくことで、新しいツールをスムーズに受け入れ、医療の質をさらに高めることが期待されます。
医療現場の大きな変革が進む今こそ、時代に取り残されないためにも、AIの学習を始めてみませんか?



